|
|
|
FUNCIÓN Asegura la correcta absorción del calcio y fósforo necesarios para el mantenimiento de los huesos y dientes sanos, de las articulaciones y del sistema nervioso. Vital para la prevención y tratamiento de la osteoporosis. DEFICIENCIA Debilidad ósea y muscular, pudiendo provocar en los niños un anormal desarrollo óseo (raquitismo). Aquellos que trabajan de noche o que no están suficientemente expuestos al sol deben tener un especial cuidado en su dieta. TEN EN
CUENTA QUE Al ser
liposoluble, por lo tanto no eliminable fácilmente por la orina, un uso
excesivo continuo de esta vitamina tiene un efecto tóxico, se rompe el
balance entre el calcio y el fosfato y se crean depósitos de calcio en los
tejidos blandos, paredes de los vasos sanguíneos y riñones. Una exposición
normal al sol y una correcta alimentación son suficientes para alcanzar un
nivel adecuado. La pigmentación adquirida tras la exposición al sol es una
defensa que reduce la producción de vitamina D. FUENTES
ALIMENTARIAS Aceite de
hígado de pescado, sardinas, arenque, salmón, atún, hígado, leche,
mantequilla y yema de huevo. La vitamina D es fundamental para la
absorción del calcio y del fósforo. Se forma en la piel con la acción de los
rayos ultravioleta en cantidad suficiente para cubrir las necesidades
diarias. Si tomamos el sol de vez en cuando, no tendremos necesidad de buscarla en la dieta. En países no soleados o en bebés a los
que no se les expone nunca al sol, el déficit de vitamina D puede producir
descalcificación de los huesos (osteoporosis), caries dentales graves o
incluso raquitismo. Actúa junto con la hormona paratoridea y
la calcitonina en la absorción de calcio y fósforo.
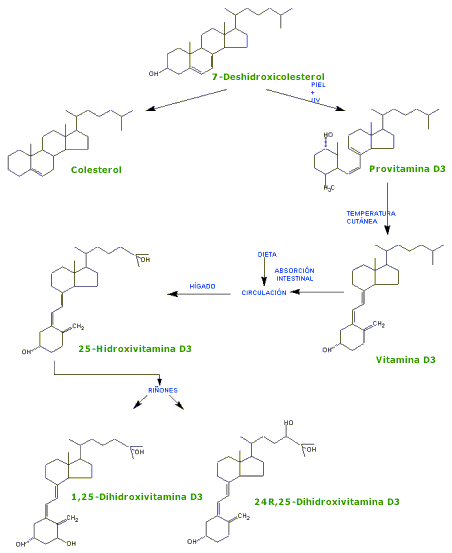
Figura 15: Fotobiogénesis y
vías metabólicas para la producción de vitamina D y el metabolismo
de la misma. Tomado de Goodman y Gilman. Las bases farmacológicas de la
terapéutica. Tradicionalmente, se asignó a la
vitamina D una participación pasiva en el metabolismo del calcio y se creía
que su presencia a concentraciones adecuadas permitía la absorción eficaz de
calcio en la dieta, así como la expresión completa de las acciones de la
hormona paratiroidea. Hoy se sabe que la vitamina D tiene una función mucho
más activa en la homeostasis del calcio. Aun cuando se denomina \"vitamina\"
D, es una hormona que, junto con la hormona paratiroidea, es un importante
regulador de las cifras plasmáticas de Ca2+. Las características
que siguen de la vitamina D son congruentes con su naturaleza hormonal: se
sintetiza en la piel, y bajo circunstancias ideales quizá no se requiere en
la dieta; se transporta en la sangre hacia sitios distantes en el organismo,
donde se activa por medio de una enzima estrechamente regulada; su forma
activa se une a receptores específicos en tejidos blanco, lo que da lugar
finalmente un incremento de la concentración de Ca2+ plasmático.
Además, hoy se sabe que los receptores para la forma activada de la vitamina
D se expresan en muchas células del organismo, entre ellas las células
hematopoyéticas, linfocitos, células epidérmicas, islotes pancreáticos,
músculos y neuronas; esos receptores median efectos no relacionados con la
homeostasis del Ca2+. Vitamina D es el nombre que se aplicó a
dos sustancias liposolubles relacionadas, colecalciferol y ergocalciferol,
que muestran en común la capacidad para prevenir raquitismo o curarlo. Antes
del descubrimiento de la vitamina D, un alto porcentaje de niños que vivían
en zonas templadas urbanas presentaban raquitismo. Algunos investigadores creyeron que
la enfermedad e debía a falta de aire fresco y de luz solar; otros afirmaron
que la enfermedad dependía de un factor en la dieta. Mellanby (1919) y
Huldschinsky (1919) mostraron que ambas ideas eran correctas; la adición a
aceite de hígado de bacalao a la dieta o la exposición a la luz solar
prevenía la enfermedad o la curaba. En 1924, se encontró que la radiación
ultravioleta de raciones de alimentos para animales era igual de eficaz para curar
el raquitismo que la radiación del animal mismo (Hess y Weinstock, 1924;
Steenbock y Black, 1924). Estas observaciones condujeron a la elucidación de
las estructuras del colecalciferol y el ergocalciferol, y a la postre al
descubrimiento de que esos compuestos requieren procesamiento adicional en el
organismo para hacerse activos. El descubrimiento de la activación metabólica
es atribuible de manera primaria a estudios efectuados en los laboratorios de
DeLuca en Estados Unidos, y de Kodicek en Inglaterra (Kodicek, 1974; DeLuca y
Schnoes, 1976).
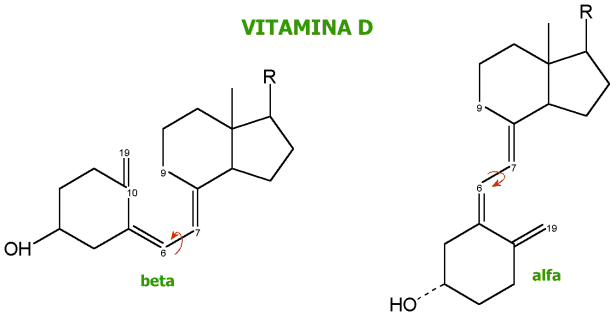
Figura 16: Equilibrios entre
la forma alfa y beta de la vitamina D. Tomado de E.
Herrera. Bioquímica. La radiación ultravioleta de varios
esteroles de origen animal y vegetal da por resultado su conversión a
compuestos con actividad de vitamina D. El desdoblamiento del enlace entre
los carbonos C 9 y C 10 es la alteración esencial producida por el proceso
fotoquímico, pero no todos los esteroles que sufren este desdoblamiento
poseen actividad contra el raquitismo. La principal provitamina que se
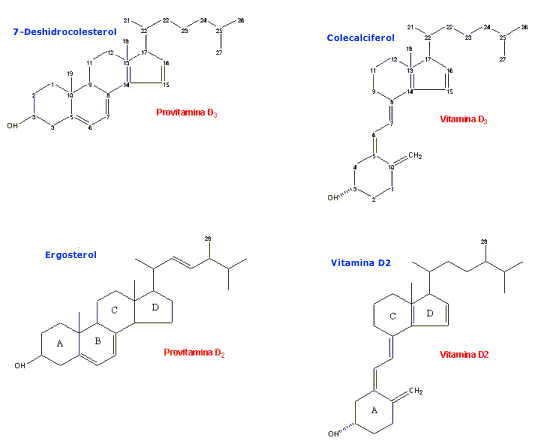
encuentra en los tejidos de animales es el 7-deshidrocolesterol, que se
sintetiza en la piel. La exposición de la piel a la luz solar convierte el
7-deshidrocolesterol en colecalciferol (vitamina D3). Holick y colaboradores han encontrado un
intermediario en la reacción de fotólisis: la previtamina D3, un
isómero 6,7-cis que se acumula en la piel después de exposición a radiación
ultravioleta (Holick, 1981). Este isómero se convierte con lentitud de manera
espontánea en vitamina D3 y puede proporcionar una fuente
sostenida de D3 durante algún tiempo después. El ergosterol, que se encuentra en
plantas, es la provitamina para la vitamina D2 (ergocalciferol).
El ergosterol y la vitamina D2 difieren del 7-deshidrocolesterol y
de la vitamina D3, respectivamente, sólo porque cada uno posee un
doble enlace entre C 22 y C 23, y un grupo metil en C 24. La vitamina D2
es el constitutivo activo en diversas preparaciones comerciales de vitaminas,
así como en pan y leche radiados. Más tarde se mostró que el material
denominado históricamente vitamina D1 era una mezcla de sustancias
contra el raquitismo. En algunas especies, las potencias de la vitamina D2
y D3 contra el raquitismo difieren mucho entre sí. En seres
humanos no hay una diferencia práctica entre ambas, y en la exposición que
sigue se usará vitamina D como el término colectivo para los dos vitámeros. La vitamina D, tanto proveniente
de la dieta como sintetizada de manera intrínseca, requiere activación para
hacerse biológicamente activa. El metabolito activo primario de la vitamina
es el calcitriol (1,25-dihidroxivitamina D), el producto de dos
hidroxilaciones sucesivas de la vitamina D. El paso inicial en la activación de la
vitamina D ocurre en el hígado, y el producto es el 25-hidroxicolecalciferol
(25-OHD, o calcifediol). El sistema de enzimas hepáticas que se encarga de la 25-hidroxilación
de la vitamina D se relaciona con las fracciones microsómica y mitocondrial
de homogeneizados, y requiere la forma reducida del fosfato de dinucleótido
de nicotinamida y adenina (NADPH), y oxígeno molecular. Después de la producción en hígado, el
25-hidroxicolecalciferol entra en la circulación, donde es transportado por
la globulina de unión a vitamina D. La activación final hacia calcitriol
ocurre de modo primario en los riñones, pero también tiene lugar en la
placenta y las deciduas (Weisman y col., 1979), así como en macrófagos
(Reichel y col., 1989). Los riñones constituyen la fuente predominante de
calcitriol en la circulación. El sistema de enzimas que se encarga de la 1-hidroxilación
del 25-hidroxicolecalciferol se relaciona con mitocondrias en los túbulos
proximales. Es una oxidasa con función mixta, y requiere oxígeno molecular y
NADPH como cofactores. La citocromo P450, una flavoproteína, así como la
ferredoxina, son componentes del complejo de enzimas. La 1a-hidroxilasa está sujeta a
controles reguladores, que originan cambios de la secreción de calcitriol
apropiada para la homeostasis óptima del calcio. La actividad enzimática
aumenta cuando hay deficiencia de vitamina D, calcio y fosfato
en la dieta; se estimula por medio de la hormona paratiroidea, y quizá
también por la prolactina y los estrógenos. Al contrario, su actividad queda
suprimida cuando ocurre una ingestión alta de calcio, fosfato y vitamina D.
La regulación es tanto crónica (lo cual sugiere cambios de la síntesis de
proteínas enzima), como aguda. En el caso de la hormona paratiroidea, un
incremento rápido de la producción de calcitriol está mediado por AMPc, al
parecer mediante una estimulación indirecta de una fosfoproteinfosfatasa que
actúa sobre el componente de ferredoxina de la hidroxilasa (Siegel y col.,
1986). Hay pruebas de que la hipocalcemia puede activar de modo directo a la
hidroxilasa, además de afectarla indirectamente al desencadenar secreción de
hormona paratiroidea. La hipofosfatemia aumenta mucho la actividad de
hidroxilasa (Haussler y McCain, 1977; Fraser, 1980; Rosen y Cheney, 1983). El
calcitriol ejerce control mediante retroalimentación negativa de la enzima,
que refleja una acción directa sobre los riñones, así como inhibición de la
producción de hormona paratiroidea. Se desconoce la naturaleza de los
mecanismos reguladores de los estrógenos y la prolactina sobre la
1a-hidroxilasa. La vitamina D se caracteriza mejor como
un regulador positivo de la homeostasis del Ca2+. La vitamina
afecta el metabolismo del fosfato de una manera paralela a la del Ca2+.
Aun cuando se considera que la regulación de la homeostasis del Ca2+
es su función primaria, hay cada vez más pruebas que indican que la vitamina
D posee importancia en varios otros procesos. Los mecanismos por los cuales la
vitamina D actúa para conservar concentraciones plasmáticas normales de Ca2+
y fosfato constan de: facilitación de su absorción por el intestino delgado,
interacción con la hormona paratiroidea para aumentar su movilización desde
los huesos, y decremento de su excreción por los riñones. Ha sido difícil
validar una participación directa de la vitamina en la mineralización ósea;
más bien, la opinión que predomina es que ocurre formación de hueso normal
cuando las concentraciones plasmáticas de Ca2+ y fosfato son
adecuadas. Sin embargo, ahora está claro que la vitamina D muestra acciones
tanto directas como indirectas sobre las células que intervienen en el
remodelamiento óseo. El mecanismo de acción del calcitriol
semeja el de las hormonas esteroides y tiroideas. El calcitriol se une a
receptores citosólicos dentro de células blanco, y el complejo
receptor-hormona interactúa con el ADN, ya sea para aumentar o para inhibir
la transcripción de genes. El análisis estructural del receptor de calcitriol
indica que pertenece a la misma familia de supergenes que lo receptores de
hormonas esteroides y tiroideas (Evans, 1988; Pike, 1992). El calcitriol
también parece ejercer efectos que ocurren con tanta rapidez que se
interpretan como fenómenos demasiado veloces, como para explicarse por acciones genómicas
(Barsony y Marx, 1988).
Figura 17: Estructuras de
7-deshidrocolesterol, ergosterol, colecalciferol y ergocalciferol. Tomado de
Goodman y Gilman. Las bases farmacológicas de la terapéutica. Patologías relacionadas con la vitamina D La vitamina D se obtiene
mediante la acción de los rayos ultravioleta sobre la piel, si tomamos el
sol, es suficiente fuente, no obstante la podemos encontrar en hígado de
pescado, mantequilla, leche, yema de huevo. Su carencia produce raquitismo,
osteoporosis y osteomalacia, con descalcificación del hueso, que se deforma
aun permaneciendo con la misma masa. Falta de crecimiento en los niños y
deformidades del esqueleto, en el adulto se puede producir durante el
embarazo y la lactancia, con síntomas de lumbalgia, espasmo y debilidad
muscular, deformaciones de la columna vertebral y la pelvis. Hace más de 50 años se demostró un
defecto de la absorción de Ca2+ en ratas con deficiencia de
vitamina D. La terapéutica de esos animales con la hormona activada origina,
en el transcurso de dos a cuatro horas, incremento del movimiento de Ca2+
desde la superficie mucosa hacia la serosa del intestino. Quedan por aclarar
los mecanismos que fundamentan este aspecto. Un fenómeno relativamente
temprano es la introducción de una familia de proteínas pequeñas de unión a
Ca2+ (CaBP, o calbindina). Algunos investigadores proponen que la
CaBP actúa para facilitar el paso del Ca2+ por el borde en
cepillo, y su difusión hacia la membrana basolateral de células de la mucosa;
otros afirman que la acumulación de CaBP se correlaciona poco con el
transporte de Ca2+ (Nemere y Norman, 1986 y 1988). En su lugar, se
propone que el calcitriol aumenta la captación endocitótica de Ca2+
desde la luz intestinal hacia vesículas dentro del borde en cepillo de las
células de la mucosa. Esas vesículas se fusionan con lisosomas, que liberan
Ca2+ hacia la membrana basolateral para extrusión (Cancela y
cols., 1988). No se ha definido los mecanismos por los cuales el calcitriol
podría favorecer ese transporte mediado por vesículas. Aún cuando el tiempo
para que empiecen las acciones en animales con deficiencia de vitamina D
sugiere la participación de mecanismos genómicos, el calcitriol también causa
una estimulación rápida (en el transcurso de minutos), mediada por receptor,
del transporte de Ca2+ en animales repletos de cifras normales de
vitamina D (Cancela y col., 1988). Si bien los animales con deficiencia de
vitamina D muestran déficit obvios de mineral óseo, hay pocas pruebas de que
la vitamina D favorezca de modo directo la mineralización; así, se cree que
el depósito normal de mineral se sostiene mediante conservación de
concentraciones plasmáticas óptimas de Ca2+ y fosfato,
favoreciéndose así su absorción intestinal (Stern, 1980). De hecho, los niños
con raquitismo resistente a vitamina D, tipo II, se han tratado con buenos resultados
mediante administraciones de Ca2+ y fosfato por vía intravenosa
lenta. En contraste, la vitamina D a dosis fisiológicas favorece la
movilización de Ca2+ desde los huesos, y las dosis grandes causan
recambio óseo excesivo. Aunque en animales con paratiroidectomía es posible
disminuir la resorción ósea inducida por calcitriol, la reacción se restituye
cuando se corrige la hiperfosfatemia (Stern, 1980). De este modo, tanto la
hormona paratiroidea como el calcitriol actúan de manera independiente para aumentar
la resorción ósea. Se han definido parcialmente los
mecanismos por los cuales el calcitriol aumenta el recambio óseo, y
comprenden interacción de múltiples factores (Haussler, 1986; Reichel y col.,
1989). El calcitriol no parece influir de manera directa sobre los
osteoclastos maduros mismos, y estos últimos no contienen receptores de
calcitriol. En su lugar, el calcitriol favorece el reclutamiento de células
precursoras de osteoclastos hacia sitios de resorción, así como el desarrollo
de funciones diferenciadas que caracterizan a los osteoclastos maduros
(Mimura y col., 1994). La osteopetrosis es una enfermedad caracterizada por
resorción ósea deficiente, en la cual hay alteraciones profundas de la
capacidad de respuesta de los osteoclastos al calcitriol y otros agentes que
producen resorción del hueso. Las células que se encargan de la formación del
hueso (osteoblastos) contienen receptores de calcitriol, y este último hace
que elaboren varias proteínas, entre ellas osteocalcina, una proteína dependiente
de vitamina K que contiene residuos de ácido g-carboxiglutámico, e
interleucina 1, una linfocina que favorece la resorción ósea (Spear y col.,
1988). Los efectos de la vitamina D sobre el
procesamiento renal del Ca2+ y fosfato tienen importancia dudosa.
La vitamina D aumenta la retención de Ca2+ independientemente del
fosfato, y quizá incrementa la resorción de cada uno en los túbulos
proximales. Las acciones del calcitriol se extienden
más allá de la homeostasia del calcio. Los receptores del calcitriol están
distribuidos ampliamente en todo el organismo (Pike, 1992). El calcitriol
influye sobre la maduración de células mononucleares y la diferenciación de
las mismas, así como sobre la producción de citocinas. Amento (1987) ha
revisado sus efectos sobre el sistema inmunitario. Uno de los enfoques de la
investigación actual es la aplicación terapéutica potencial de la capacidad
del calcitriol para inhibir la proliferación, e inducir la diferenciación de
células malignas (Haussler, 1986). La posibilidad de disociar la acción
hipercalcémica del calcitriol, de sus acciones sobre la diferenciación
celular ha estimulado la búsqueda de análogos que podrían ser útiles en el
tratamiento del cáncer. El calcitriol inhibe la proliferación de la epidermis
y favorece la diferenciación de la misma, lo cual establece una base para
valorarlo como una terapéutica potencial en la psoriasis vulgar (Holick,
1993; Kragballe, 1992). Boland (1986) ha revisado el vínculo
entre vitamina D y la función del músculo estriado, y Luine y colaboradores
(1987) han analizado los posibles efectos de la vitamina D en el cerebro. La deficiencia de vitamina D se origina
por absorción inadecuada de Ca2+ y fosfato. El decremento
subsecuente del Ca2+ plasmático estimula la secreción de hormona
paratiroidea, que actúa para restituir el Ca2+ plasmático a
expensas del hueso; las concentraciones plasmáticas de fosfato permanecen por
debajo de lo normal debido a la acción fosfatúrica de la hormona paratiroidea
circulante aumentada. En niños, un resultado es la falta de mineralización
del hueso y la matriz de cartílago recién formados, lo cual suscita el
defecto del crecimiento conocido como raquitismo. Como consecuencia de
calcificación inadecuada, los huesos de individuos con raquitismo son
blandos, y la tensión propia de la carga de peso da lugar a las deformidades
características. En adultos, la deficiencia de vitamina D
origina osteomalacia, que se caracteriza por acumulación generalizada de
matriz ósea submineralizada. La osteomalacia grave puede relacionarse con
dolor óseo e hipersensibilidad extremos. Es característico que haya debilidad
muscular, en particular de los músculos proximales grandes. No se entiende
por completo su base, pero puede reflejar hipofosfatemia y acción inadecuada
de la vitamina D sobre los músculos. La deformidad macroscópica de los huesos
sólo aparece en etapas avanzadas de la enfermedad. Las concentraciones
circulantes de 25-hidroxicolecalciferol por debajo de 8 ng/ml son altamente
predictivas de osteomalacia. La vitamina D por lo general se
administra por vía oral, y la absorción intestinal es adecuada en la mayor
parte de las circunstancias. Las vitaminas tanto D2 como D3
se absorben a partir del intestino delgado, aunque la vitamina D3
puede absorberse con mayor eficacia. La porción exacta del intestino que es
más eficaz en la absorción de vitamina D refleja el vehículo en el cual está
disuelta la vitamina. La mayor parte de la vitamina aparece primero dentro de
quilomicrones en la linfa. Absorción y metabolismo de la vitamina D La bilis es esencial en la absorción
adecuada de vitamina D; el ácido desoxicólico es el principal constitutivo de
la bilis a este respecto. Así, la disfunción hepática o biliar altera mucho
la absorción de vitamina D. La vitamina D absorbida circula en la
sangre en relación con proteína de unión a vitamina D, una a-globulina
específica. La vitamina desaparece del plasma con una vida media de 19 a 25
h, pero se almacena en depósitos de grasa en periodos prolongados. Como se mencionó, el hígado es el sitio
de conversión de vitamina D en 25-hidroxicolecalciferol muestra mayor
afinidad por la proteína que el compuesto original. El derivado 25-hidroxi
posee vida media biológica de 19 días y constituye la principal forma
circulante de vitamina D. Las concentraciones normales de estado estable de
25-hidroxicolecalciferol en seres humanos son de 15 a 50 ng/ml, aunque las
cifras menores de 20 ng/ml pueden relacionarse con incremento de la hormona
paratiroidea circulante y mayor recambio óseo. Se estima que la vida media
plasmática del calcitriol es de 3 a 5 días en seres humanos, y 40% de una
dosis administrada se excreta en el transcurso de 10 días (Mawer y col.,
1976). El calcitriol se hidroxila a 1,24,25-(OH)3D3
mediante una hidroxilasa renal inducida por el calcitriol y suprimida por los
factores que estimulan a la 25-OHD3-1a-hidroxilasa. Esta enzima
también hidroxila el 25-hidroxicolecalciferol para formar 24,25-(OH)2D3.
Ambos compuestos 24-hidroxilados son menos eficaces que el calcitriol, y
probablemente constituyen metabolitos destinados a excreción. También ocurre
oxidación de la cadena lateral de calcitriol. La vía de excreción primaria de la vitamina
D es la bilis; únicamente un porcentaje pequeño de una dosis administrada se
encuentra en la orina. La vitamina D y sus metabolitos sufren recirculación
enterohepática extensa. Se ha demostrado una interacción
importante entre vitamina D y fenilhidantoína o fenobarbital. Se han
informado raquitismo y osteomalacia en quienes reciben terapéutica
anticonvulsiva prolongada. Con mayor frecuencia, los fármacos inducen un
estado de osteoporosis con recambio alto, a consecuencia de la disminución de
la absorción intestinal de Ca2+ (Weinstein y col., 1984). Las
concentraciones plasmáticas de 25-hidroxicolecalciferol están disminuidas en
quienes reciben esos fármacos, y se ha propuesto que la fenilhidantoína y el
fenobarbital aceleran el metabolismo de la vitamina D hacia productos
inactivos (Hahn y col., 1972). Con todo, las cifras plasmáticas de calcitriol
permanecen normales en sujetos que reciben tratamiento anticonvulsivo (Jubiz
y col., 1977). Los fármacos también aceleran el metabolismo hepático de la vitamina
K y reducen la síntesis de proteínas dependientes de la vitamina K, como
osteocalcina. El Committe on Nutrition de la American
Academy of Pediatrics (Committe on Nutrition, 1963) ha compilado un resumen
exhaustivo y crítico de los requerimientos profilácticos de vitamina D. Han
transcurrido muchos años desde que, en 1919, Mellanby demostrara la eficacia
del aceite de hígado de bacalao en la prevención de raquitismo, enfermedad
que se ha convertido en una rareza clínica. Aunque la luz solar proporciona
profilaxia adecuada en el cinturón ecuatorial, en climas templados, la
radiación solar cutánea insuficiente durante el invierno puede exigir
complementos de vitamina D en la dieta. Anteriormente, la ración recomendada de
vitamina D sólo podía alcanzarse al agregar complementos de vitamina D por
vía oral a una dieta normal. Desde el advenimiento de la adición de la
vitamina a los alimentos (en especial leche, productos lácteos, cereales y
dulces), los individuos de todas las edades reciben cantidades variables e
incluso excesivas de vitamina D, sin una adición especial a la dieta. De este
modo, los requerimientos de complementos varían no sólo con la edad, el
embarazo y la lactancia, sino también con la calidad de la dieta. Es posible
que sobrevenga toxicidad grave por ingestión excesiva de vitamina D, e
incluso apenas 1.800 U USP al día en lactantes pueden inhibir el crecimiento.
Por ende, cualquier recomendación para complementos de vitamina D sólo debe
efectuarse después de escrutinio cuidadoso de la dieta. En lactantes tanto prematuros como
normales, un total de 400 U/día de vitamina D asegura la profilaxia completa
contra el raquitismo y el crecimiento óptimo, independientemente de cómo se
obtenga. Esta cantidad quizá también baste durante la adolescencia y más
allá. Hay algunas pruebas de que los requerimientos de vitamina D aumentan
durante el embarazo y la lactancia, aunque en esas circunstancias también
basta una ingestión diaria de 400 U. La unidad USP es idéntica a la unidad
internacional (IU), y es equivalente a la actividad biológica específica de
0.025 mg de vitamina D3 (esto es, 1 mg es igual a 40 000 U). Los procedimientos de biovaloración que
se utilizaba e el pasado dependían del alivio del estado de raquitismo, y
todavía se usan para propósitos experimentales.
Tabla 6: Alimentos ricos en
vitamina D. Cantidad recomendada por día: 5-10 ng. Cantidades expresadas en
ng/100 gr. Tomado de Goodman y Gilman. Las bases farmacológicas de la
terapéutica. |