|
    
La nutrición artificial, enteral o
parenteral, se inicia cuando las expectativas de tratamiento son buenas y
la situación de desnutrición es manifiesta. En los casos en los que la
perspectiva positiva no es clara, pero la localización del tumor impide la
ingesta oral también se debe emplear, y de hecho, todos los protocolos de
soporte nutricional para enfermos oncológicos lo contemplan.
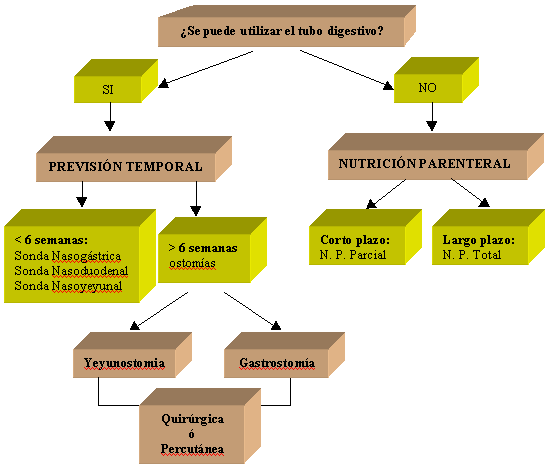
La elección de la vía enteral o
la parenteral depende siempre de la funcionalidad del tracto
gastrointestinal. Siempre que se pueda se debe elegir la nutrición enteral
que actualmente suele estar enriquecida con arginina, glutamina u otros
nucleótidos que protegen el tracto gastrointestinal. Además está modificado
el aporte graso. En la actualidad se tiende a utilizar ácidos grasos
omega-3 u omega-6.
En ambos casos, parenteral y
enteral, es necesaria una monitorización para el control del paciente,
siempre que se pueda se debe hacer ambulatoria.
La nutrición enteral es la de
elección en los pacientes con anorexia, tumor activo, y con pocas
expectativas de curación.
Parece que no se aconseja
emplear nutrición parenteral en los pacientes con pocas expectativas de
curación.
Sin embargo, en aquellas
situaciones en las que aún siendo críticas, las expectativas de curación
existen, la nutrición parenteral está muy aconsejada. Casos claros son los
de trasplante de médula ósea y otros tratamientos similares que requieren
el establecimiento de un protocolo de nutrición muy concreto.
|